Podczas gdy publiczna służba zdrowia już wcześniej wykorzystywała technologie geoprzestrzenne, sektor prywatny dopiero teraz zaczyna używać tych przełomowych narzędzi mając nadzieję na podniesienie jakości ochrony zdrowia i redukowanie rosnących kosztów, zachowując jednocześnie efektywność działania.
„Radź się przeszłości, kieruj się teraźniejszością i patrz w przyszłość”
Consule praeteritum, praesens rege, cerne futurum
Hipokrates
Technologia i opieka zdrowotna idą w parze. Dla jednych pacjentów skorzystanie z nowych technologii oznacza tylko podniesienie ich komfortu, podczas gdy dla innych może oznaczać uratowanie życia. Interesujące jest to, że wśród różnych technologii, właśnie technologie geoprzestrzenne i internet rzeczy stają się ważnymi narzędziami dla nowoczesnego sektora opieki zdrowotnej, podnosząc jego efektywność i skuteczność działania. Podczas gdy publiczna opieka zdrowotna już wcześniej rozpoczęła wykorzystywanie technologii geoprzestrzennych, korzystanie z nich w sektorze prywatnym znacząco wzrosło dopiero w ostatnim dziesięcioleciu. Prywatny sektor opieki zdrowotnej wykorzystuje te przełomowe technologie w celu ograniczania rosnących kosztów opieki zdrowotnej oraz poprawy jakości usług przy jednoczesnym zachowaniu efektywności działania.
„GIS był od wielu lat wykorzystywany przez globalne organizacje zajmujące się ochroną zdrowia – na poziomie krajowym, regionalnym i lokalnym – do wspierania wysiłków mających na celu poprawę stanu zdrowia ludności„, podkreśla dr Este Geraghty, Chief Medical Officer & Health Solutions Director w sektorze Zdrowia i Opieki Społecznej w Esri. Sektor prywatny tradycyjnie stosuje technologie geoprzestrzenne do planowania strategicznego i marketingu. Jednak reforma ochrony zdrowia miała istotny wpływ na liczbę organizacji z sektora prywatnego, rozważających wykorzystanie technologii do wspierania inicjatyw prozdrowotnych przynoszących korzyści społecznościom. Obecnie, kiedy przywiązuje się dużą wagę do kosztów opieki zdrowotnej, dostawcy usług i planiści w zakresie ochrony zdrowia w coraz większym stopniu wykorzystują technologie geoprzestrzenne do oceny ryzyka, w oparciu o dane geograficzne i demograficzne ludności, do identyfikowania największych potrzeb i do nadawania priorytetów obszarom wymagającym interwencji.
„Analityka lokalizacyjna jest krytyczna. Wszystko dzieje się gdzieś. Świadomość tego „gdzie” robi wielką różnicę w dostępie do opieki, w jej jakości, a także w możliwościach uzyskania pozytywnych rezultatów ” podkreśla dr Geraghty. Istnieje wiele tego przykładów, od prostych obliczeń czasu dojazdu do kliniki, do bardziej unikalnych zastosowań – takich jak utworzenie „geo-fence”, wspomagających podnoszenie bezpieczeństwa osób cierpiących na chorobę Alzheimera. Nowsze rozwiązania wykorzystujące analitykę lokalizacyjną umożliwiają nawet dostarczanie przez drony sprzętu do resuscytacji pacjentów z atakami serca.
Dittoes Atanu Sinha, dyrektor Hexagon Geospatial, Indie oraz SAARC: „Wszystkie problemy ochrony zdrowia dotyczą określonej lokalizacji. Kiedy myślimy o opiece zdrowotnej jako o branży, zwykle widzimy sprawy, które są przypisane do szpitali, gabinetów lekarskich i innych placówek medycznych.” Analiza obrazów wykonywana dla celów medycznych jest na wiele sposobów powiązana z dziedziną geoprzestrzenną, jaką jest teledetekcja. Obie analizują zdalnie pozyskiwane obrazy i w celu wykrywania szukają zmian, zaburzeń i wzorców endemicznych.
Geoinformatyka zdrowotna to nowa dyscyplina, która wykorzystuje technologie geoprzestrzenne do badania zagadnień związanych ze zdrowiem. GIS pozwala analizować i wizualizować złożone informacji w sposób bardzo atrakcyjny. Dzięki niemu można odkrywać wzorce, które początkowo mogły być niewidoczne dla interpretatorów obrazów.
Zarządzanie zarządzaniem
Brak wiedzy o pacjentach, sprzęcie lub lokalizacji i stanie personelu może zwiększyć średnią długość pobytu w szpitalu, czas realizacji procedur lub czas oczekiwania na wolne łóżko przez kolejnego pacjenta. Tak było w Ipswich Hospital NHS Trust (IHT) w Wielkiej Brytanii. Szpital wykorzystywał arkusze kalkulacyjne do ewidencji miejsc, z których były zgłaszane potrzeby. Rosnące zapotrzebowanie, z jakim miał do czynienia Szpitalny Oddział Ratunkowy (SOR) powodowało stałą presję finansową na IHT. Aby temu zaradzić, wdrożono rozwiązanie wykorzystujące analitykę lokalizacyjną Esri. Informacje są wizualizowane jako analizy hotspotów, a kokpit menedżerski zawiera również zestaw narzędzi do raportowania wydajności (Key Performance Indicator – KPI). Pozwala to menedżerom znacznie lepiej rozumieć potrzeby szpitala, dzięki analizowaniu danych pacjentów SOR według liczby przypadków, średniego czasu oczekiwania lub sposobu ich dojazdu do szpitala, a następnie uwzględnieniu ram czasowych. To umożliwiło lepsze zarządzanie zasobami, sprawniejsze reagowanie na zwiększone potrzeby w określone dni tygodnia, a tym samym zmniejszenie presji na istniejące zasoby. Ostatecznie doprowadziło to do zmniejszenia kosztów przy jednoczesnym zachowaniu wydajności i standardów klinicznych.
Inny szpital, Loma Linda University Health (LLUH) w Stanach Zjednoczonych zaczął korzystać z rozwiązań firmy HERE, aby wyeliminować tygodnie ręcznego sprawdzania poprawności danych i zbudować solidną bazę zasobów w celu wspierania kluczowych inicjatyw społecznościowych dotyczących ochrony zdrowia. Wykorzystanie StreetMap Premium for ArcGIS wykluczyło potrzebę uwiarygadniania danych geokodowanych. Zamiast przez długie tygodnie przeszukiwać strony internetowe po to, aby lokalizować dane, LLUH wykorzystał łatwo dostępne dane o punktach zainteresowania (PoI). Oprócz mapowania lokalizacji aptek, klinik, szkół i szpitali, zespół zidentyfikował i mapował te obszary, na których brakuje takich obiektów. Mapowano te zasoby na obszarach, gdzie występują wysokie koncentracje chorych na astmę, cukrzycę i niewydolność serca. Zespół zidentyfikował również te regiony, w których brakuje zasobów umożliwiających walkę z otyłością, cukrzycą, problemami ze zdrowiem psychicznym i chorobami układu oddechowego.
„Zanim wdrożyliśmy StreetMap Premium for ArcGIS, głównym problemem była jakość danych. Teraz nie musimy już martwić się o uwiarygadnianie danych i możemy skupić się na tym, co najważniejsze – na poprawie stanu zdrowia naszej społeczności„, mówi James Martinez, Population Health and GIS Analyst w Loma Linda University Health.
„W związku z tym, że ważne jest powiązanie lokalizacji i ochrony zdrowia, dostawcy usług opracowując strategię zarządzania ochroną zdrowia poszukują sposobów integracji czynników społecznych i informacji specyficznych dla danej społeczności” uważa dr Geraghty. GIS umożliwia szpitalom i systemom opieki zdrowotnej opracowanie strategii ochrony zdrowia populacji, opartych na lokalizacji, a także na poszerzenie wiedzy wykraczającej poza to, co dzieje się w szpitalu lub w gabinecie lekarskim. Narzędzia do prowadzenia zarówno przestrzennych, jak i czasowych analiz wymagają efektywnego zarządzania danymi. Na przykład, ważne jest ustalenie częstotliwości odświeżania danych i standardów kodowania czasu i miejsca. Dzięki właściwemu zarządzaniu danymi, zainteresowane strony mogą łatwo wykonywać analizy retrospektywne, odkrywając prawidłowości i wzorce.
Nieco historii: Początki „medycznego” GIS-u datują się na 5 wiek p.n.e., kiedy to Hipokrates pierwszy raz zaobserwował zależność między zdrowiem ludzi a środowiskiem. Później dr John Snow przeanalizował miejsca zachorowań na cholerę w Londynie w 1984 roku, zaznaczając lokalizacje na mapach, dzięki czemu odkrył skupiska zachorowań w pobliżu miejskich pomp wodnych. GIS wykorzystywano w publicznej ochronie zdrowia w badaniach epidemiologicznych, w analizach szczepień ochronnych, analizach polityki zdrowotnej i dla wielu innych potrzeb.
Dr Geraghty dodaje, że usługodawcy w zakresie ochrony zdrowia korzystają z GIS-u jako platformy integrującej i analizującej dane kliniczne razem z danymi środowiskowymi, behawioralnymi i społeczno-ekonomicznymi. Celem tych analiz jest uzyskanie bardziej kompletnego i całościowego obrazu i zrozumienia potrzeb pacjentów, czynników nieklinicznych, które mają wpływ na pogarszanie się stanu zdrowia, a także zidentyfikowanie takich miejsc, w których należałoby podjąć działania interwencyjne.
„Systemy lokalizacyjne działające w czasie rzeczywistym dostarczają wiedzy kontekstowej i umożliwiają wykonywanie analiz operacyjnych z wykorzystaniem internetu rzeczy. Pozwala to zwiększać wydajność, poprawiać jakość zarządzania i redukować koszty. Inteligentne urządzenia medyczne mogą zdalnie monitorować parametry zdrowotne pacjenta i pomagać dostawcom usług zdrowotnych podejmować świadome decyzje dotyczące diagnozy, prognozowania i przepisywania określonych leków. Mogą nawet umożliwiać podjęcie interwencji przez personel ratunkowy, kiedy jeszcze pacjent nie wie, że ma jakiś problem zdrowotny„, zauważa dyrektor Sinha.
Jednak w krajach rozwijających się zapotrzebowanie na usługi zdrowotne przewyższa dostępne zasoby, a określenie priorytetów jest jednym z najtrudniejszych problemów, jakie napotykają twórcy polityki zdrowotnej. „Obecnie, ograniczona infrastruktura pozwalająca na tworzenie sieci współpracujących ze sobą różnych dostawców usług medycznych nie pozwala na korzystanie z technologii geoprzestrzennych. To, czym dysponujemy, to scentralizowane sieci umożliwiające dostęp do dokumentacji medycznej pacjentów w szpitalnej bazie danych„, mówi dr Sandeep Attawar, dyrektor i założyciel Cardio Vascular Thoracic Surgery w Fortis Memorial Research Institute. Uważa on, że obecnie największą przeszkodą jest konieczność zainwestowania w infrastrukturę, aby utworzyć taką sieć szpitali, w której będzie można swobodnie wymieniać dane dotyczące pacjenta. Innym problemem jest zapewnienie pacjentom dostępu do takiej sieci. Z powodu ograniczeń finansowych dotyczących usług zdrowotnych w Indiach, wszelkie inwestycje w tym zakresie nie mogą być uznane za opłacalne i w ogóle brane pod uwagę. Dr Attawar sądzi, że w krajach takich, jak Indie nie ma wielu dostawców usług sieciowych w zakresie zarządzania danymi i możliwości tworzenia sieci usługodawców w zakresie ochrony zdrowia.
Analizy społeczności pacjentów
Pracownicy klinik i szpitali muszą zrozumieć otaczające je społeczności, ponieważ, w większości przypadków stamtąd pochodzą ich pacjenci. Nakłady inwestycyjne na analizy danych geoprzestrzennych umożliwiły znaczną poprawę procesów decyzyjnych, kiedy Melbourne Epworth HealthCare przeanalizował obszar stanu Victoria w celu znalezienia najlepszej lokalizacji, a także określenia zakresu usług dla nowotworzonej prywatnej kliniki. Usługi firmy MapData wspomogły Epworth Healthcare w określeniu docelowych grup, skłonnych do poszukiwania prywatnych usług medycznych. Firma przygotowała cenną, wizualną prezentację, na której zaznaczono miejsca zamieszkania pacjentów prywatnej kliniki, a także usługi dostępne w okolicach miejsc ich zamieszkania. Utworzono serię map odzwierciedlających analizy rynkowe dla Epworth, które zawierały aktualne informacje, jak również dane demograficzne z podstawowego profilu społeczności, pochodzące ze spisu prowadzonego przez Australian Bureau of Statistics w 2011r. Analiza wykazała, gdzie i w jaki sposób można rozbudować sieć szpitali i świadczyć usługi zdrowotne. Informacje te wykorzystano do zaplanowania i przygotowania specyfikacji projektu, który stanowi istotny element 20-letniej wizji.
„Podczas gdy wykorzystanie technologii geoprzestrzennych przez publiczną ochronę zdrowia stało się powszechne już dawno, usługodawcy prywatni dopiero stosunkowo niedawno zaczęli doceniać wartość tych technologii w proaktywnym planowaniu usług„, podkreśla Cassandra Barker, General Manager w firmie MapData.
Produkcja leków
Firmy produkujące leki mają duże szanse, aby „zabrać się w podróż” z internetem rzeczy dzięki rosnącemu wykorzystywaniu czujników podczas produkcji. Ta sieć czujników, które mogą radykalnie poprawić wyniki leczenia pacjenta, jest określana jako Internet Rzeczy dla Produkcji Leków (IoT-PM). Punktem wyjścia jest monitorowanie stanu, profilaktyka i analityka. Nadzór nad produkcją leków, zdalna diagnostyka i efektywne zarządzanie przepływem leków są jednymi z najważniejszych przykładów użycia IoT-PM. Inne przypadki obejmują poprawę synchronizacji zakładów produkcyjnych i poprawienie przepływu informacji w całym łańcuchu produkcyjnym.
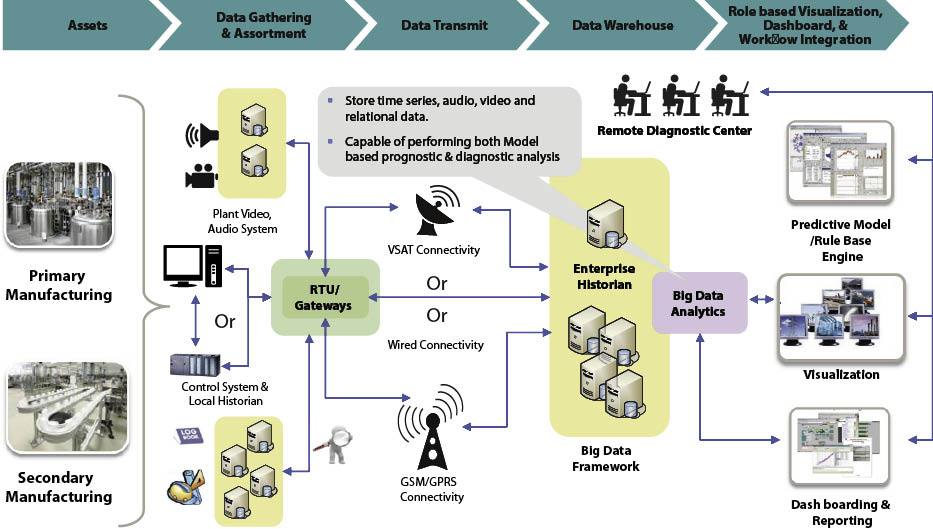
Rys. 2. Produkcja leków sterowana z wykorzystaniem internetu rzeczy (dzięki uprzejmości: TCS)
„Wraz ze wzrostem liczby urządzeń podłączonych do internetu mamy niepowtarzalną okazję, aby lepiej zrozumieć lokalizację problemów zdrowotnych i ich częstotliwość. Oznacza to nie tylko szybszą reakcję na pojawienie się ognisk chorób, ale również lepszy wgląd w potrzeby każdej społeczności. Dzięki temu możemy zapewnić odpowiedni personel medyczny, materiały, produkty farmaceutyczne i urządzenia „, wyjaśnia Sinha. Wyzwaniem będzie ogromny napływ danych geoprzestrzennych, spowodowany diagnostyką wykorzystującą Internet Rzeczy. „Będziemy potrzebowali szybszych, prostszych, bardziej wyrafinowanych narzędzi do dogłębnej analizy i wizualizacji danych. Kiedy już 'zobaczymy’ wzorce w danych, będziemy mogli zacząć podejmować lepsze decyzje.”
Internet rzeczy daje możliwość podłączenia urządzeń i czujników w produkcji i agregacji danych w wielu komórkach zakładów produkcyjnych na całym świecie. Umożliwia to wygodny nadzór nad działalnością produkcyjną z dowolnego miejsca i w dowolnym czasie. Monitoring z dowolnego miejsca w czasie rzeczywistym poprawi jakość życia pacjentów. Sytuacje wyjątkowe mogą być obsługiwane w czasie rzeczywistym, co minimalizuje straty, zwiększa wykorzystanie sprzętu i obniża koszty produkcji. Sprawniejsze działania w produkcji leków zapewnią pacjentom łatwiejszy dostęp do nich. Postęp w technologii dotyczący czujników, internetu, chmury, mobilności i Big Data niewątpliwie doprowadził do obniżki cen czujników i urządzeń komunikacyjnych, znacznie zwiększając możliwości wpływania IoT-PM na kolejne zmiany.
Analityka predykcyjna
Atmosfera dla analiz predykcyjnych dotyczących ochrony zdrowia zmienia się. Coraz więcej organizacji uświadamia sobie, jak wykorzystać Big Data i wdrożyć właściwą infrastrukturę dla tworzenia obrazów sytuacji na podstawie danych pochodzących z wielu nowych źródeł. Big Data interesują nie tylko firmy w branży danych geoprzestrzennych, ale również organizacje z innych branż na całym świecie. To odnosi się również do opieki zdrowotnej. Każdy pacjent „niesie ze sobą” dane z całego swojego życia, w tym terabajty obrazów związanych z rezonansem magnetycznym, tomografią komputerową, czy prześwietleniami rentgenowskimi. Ponadto, lekarze i administratorzy służby zdrowia muszą być w stanie analizować dane pacjentów w sposób powtarzalny, wydajny i intuicyjny. Zdolność do łączenia szeregu procesów analitycznych i przedstawiania ich w kokpicie menedżerskim jest kluczem do komunikowania złożonych informacji w uproszczony sposób.
„Odpowiedzią nie jest po prostu wypełnienie swojego systemu danymi GIS, bo bez kontekstu te dane są po prostu wartościami w arkuszu kalkulacyjnym lub raporcie. Obraz będący wynikiem pogłębionej analityki predykcyjnej to obraz całościowy; dzięki niemu można uzyskiwać lepsze wyniki w opiece nad pacjentami „, wyjaśnia dr Geraghty. Kluczem do tego żeby dane GIS wspomogły działanie, jest odkrycie relacji i wzorców, których tradycyjne systemy IT w dziedzinie opieki zdrowotnej nie potrafią wykryć. To jest to miejsce, gdzie analiza i wiedza wynikająca z GIS dostarczają kluczowych wartości w opiece zdrowotnej.
„Biorąc pod uwagę zmienność niestrukturalnych danych medycznych, która w chwili obecnej jest problemem trudnym do zrozumienia i zestrukturalizowania, trudno będzie stworzyć jakiekolwiek oprogramowanie do analityki predykcyjnej. Ale oprogramowanie do uporządkowania i przechowywania danych medycznych będzie niezwykle pomocne dla pracowników ochrony zdrowia w ocenianiu i zrozumieniu problemów i profili pacjentów, co w rezultacie poprawi jakość świadczonej opieki zdrowotnej„, mówi Dr Attawar.
Lot dla życia
Dystrybucja usług opieki zdrowotnej na całym świecie jest nierównomierna. Trudne warunki terenowe i braki w infrastrukturze są powszechne. Do rozwiązania tych problemów logistycznych mogą potencjalnie przyczynić się drony. Firmy technologiczne i międzynarodowe organizacje opieki zdrowotnej testują stosowanie dronów na całym świecie, od krajów wyspiarskich, w tym Dominikany, Papui Nowej Gwinei i Madagaskaru, po izolowane populacje w Nepalu i peruwiańskiej dżungli.
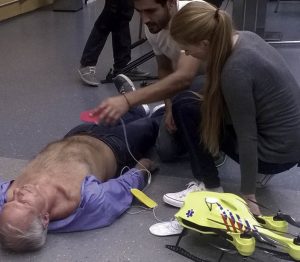
Rys. 3. Alec Momont z TU Delft zaprojektował prototyp drona ratunkowego. (Dzięki uprzejmości Alec Momont)
Alec Momont z Delft University of Technology w Holandii zaprojektował prototyp drona używany do dostarczania ratujących życie automatycznych defibrylatorów. Dron będzie również wyposażony w dwukierunkowe radio, kamerę i ekran wideo, który może być wykorzystany do pomocy w nagłych wypadkach, podczas oczekiwania na przybycie ratowników. Pozwoliłoby to na zdalne poinstruowanie osób obecnych przy osobie wymagającej pomocy, jak użyć dostarczonego sprzętu i jak przeprowadzić reanimację.
W Rwandzie co roku umiera średnio 325 na 100 000 ciężarnych kobiet, często z powodu krwotoku poporodowego. To około 15 razy więcej niż w Stanach Zjednoczonych (według informacji z CDC i WHO). Zipline, firma z branży robotyki z siedzibą w Kalifornii, współpracuje bezpośrednio z Narodowym Centrum Transfuzji Krwi Rwandy i codziennie dostarcza od 50 do 150 przesyłek zawierających krwinki czerwone, osocze lub płytki krwi do 21 ośrodków transfuzji w zachodniej części Rwandy.
Drony dostarczały małe pakiety pomocowe po trzęsieniu ziemi na Haiti w 2012 roku. W Papui Nowej Gwinei Lekarze Bez Granic wykorzystywali je do transportu symulowanych próbek testów gruźliczych z odległej wsi do dużego nadmorskiego miasta Kerema. W krajach rozwijających się takich jak Indie, gdzie jak się szacuje, co roku 500 000 osób potrzebuje przeszczepów narządów, drony mogą ratować życie. Ale wydaje się, że ze względu na regulacje prawne ambitne projekty zostały schowane do zamrażarki. „Obecnie w Indiach drony nie są używane w usługach medycznych, ale w miarę ulepszania technologii i poprawy ich niezawodności będą mogły pełnić znaczącą rolę w szybkich i terminowych dostawach narządów, czy urządzeń„, mówi dr Attawar.
Nosidła lekarstwem
Technologia stosowana w nosidłach odgrywa istotną rolę w dzisiejszej transformacji opieki zdrowotnej. Urządzenia te są coraz mniejsze i bardziej mobilne, stanowią nową alternatywę dla tradycyjnych sposobów interakcji z pacjentami, przeprowadzania testów, zbierania danych i wykonywania zabiegów.
Urządzenia lokalizacyjne ratują życie osobom cierpiącym z powodu utraty pamięci lub dezorientacji, zwłaszcza demencji, jak np. choroba Alzheimera czy Parkinsona oraz autyzmu. Zastosowanie śledzenia GPS w nosidłach pozwala szybko i bezpiecznie odnaleźć zagubionych seniorów. Projekt Lifesaver, Mindme, GPS Shoe, Safe Link i wiele innych to nowe rozwiązania zorientowane na pomoc błądzącym i na zapewnienie bezpieczeństwa pacjentom z demencją. Amerykański Departament Sprawiedliwości stwierdził w 2014 roku, że pokryje koszty urządzeń GPS dla dzieci z ciężkim autyzmem i innymi podobnymi chorobami. W Stanach Zjednoczonych ponad 1 milion dzieci poniżej 17 roku życia jest dotkniętych autyzmem. Często nie rozpoznają one podstawowych emocji na twarzach innych ludzi. Zespół badawczy w Stanford School of Medicine wykorzystuje Google Glass, aby im pomóc. Grupa naukowców z projektu Autism Glass Project, którą kieruje dr Dennis Wall, stworzyła oprogramowanie do rozpoznawania twarzy z wykorzystaniem Google Glass, aby pomóc dzieciom rozróżniać siedem różnych rodzajów mimiki.
Nosidła są ściśle powiązane z rozwijającym się modelem świadczenia opieki zdrowotnej. Chociaż wdrażane są one na coraz wyższym poziomie, rynek nosideł jest jeszcze we wczesnych fazach rozwoju. Szacuje się, że globalne dostawy wzrosną zgodnie ze skumulowanym rocznym wskaźniku wzrostu (CAGR) o 24,8% w ciągu pięciu lat, osiągając 162,9 mln sztuk w 2020 r.
Przepowiadanie przyszłości
„Prawidłowo stosowane technologie geoprzestrzenne mogą sięgać dużo dalej, do bardziej globalnej bazy pacjentów, do których dotarcie dostawcy usług opieki zdrowotnej jest fizycznie niemożliwe” uważa dr Attawar. Takie systemy powinny być opracowywane, instalowane i utrzymywane w celu poprawy jakości i standaryzacji oraz nadania indywidualnego charakteru jakości opieki świadczonej stale rozszerzającej się globalnej bazie pacjentów.
Atmosfera dla analityki predykcyjnej usług opieki zdrowotnej zmienia się. Coraz więcej organizacji orientuje się, jak wykorzystywać Big Data do generowania możliwej do wykorzystania wiedzy uzyskiwanej z wielu nowych źródeł.
Jednak jest do tego bardzo daleko w krajach takich jak Indie, gdzie system opieki zdrowotnej, nawet w sektorze prywatnym jest bardziej systemem dotowanym, obciążonym cięciami i ograniczeniami koszów. „Przy tak niskich wydatkach na odpowiednią infrastrukturę każda zmiana mająca na celu ustanowienie jakiegokolwiek systemu w odległej przyszłości i potrzeba poniesienia jej kosztów są uważane za daremne i nie są dalej rozważane „, dodaje.
Sinha podsumowuje: „Ochrona zdrowia jest dziedziną niezwykle dynamiczną. Dane są stale aktualizowane i analityka musi to odzwierciedlać. Potrzebujemy nie tylko odpowiedzi, ale dynamicznej odpowiedzi, a GIS może dostarczyć nam narzędzi do mapowania, wizualizacji i analizy danych w czasie.”
A kiedy uda nam się zrozumieć przeszłość, możemy uzyskać lepszy obraz teraźniejszości, co pozwoli nam nakreślić plan na następne lata.
Oryginalny artykuł pochodzi z: https://www.geospatialworld.net/article/geospatial-technologies-iot-healthcare/.
